Dr. Ilan Gielchinsky
Robotic Surgeon
Minimally Invasive Cancer Surgeon
Consultant Urological Surgeon

®
ד״ר אילן גיאלצ׳ינסקי
כירורגיה רובוטית
כירורגיה אונקולוגית זעיר פולשנית
מומחה בכירורגיה אורולוגית
ביופסיות מיפוי טרנס-פר�ינאליות מצומדות MRI (״ביופסית פיוז׳ן״ מערכת BioJet) (=


סרט הסבר קצר על הביופסיה
בדף זה תוכלו למצוא רקע כללי על הערמונית, תפקידה, מיקומה, הסיבה לביצוע ביופסיה, אופן הפעולה ועוד.
לנוחיותכם הדף בנוי כשאלות ותשובות ומשולבות בו תמונות להמחשה.
אנא הרגישו חופשיים לפנות אלי בכל שאלה דרך כתובת המייל שבאתר.
מהי הערמונית?
הערמונית הנה בלוטה אשר ממוקמת ברצפת האגן, וחובקת את צינור השתן לפני יציאתו מהגוף. גודלה משתנה עם הגיל ובין אדם לאדם ועשויה בגיל המבוגר לנוע בין גודל אגוז לגודל תפוז קטן. הערמונית מייצרת חומרים התורמים להרכב נוזל הזרע. הערמונית צמודה בחלקה העליון לרצפת כיס השתן ובחלקה התחתון לסוגר (ספינקטר).
מהו סרטן הערמונית?
סרטן הערמונית הנו הנפוץ ביותר בגברים לאחר סרטן העור ואחד מתשעה גברים עשוי לשאת אותו בימי חייו.
לסרטן הערמונית ישנן התבטאויות שונות כתלות בדרגתו ובשלב בו הוא מאובחן. ישנם מקרים רבים בהם אדם ישא מוקד גידול של סרטן הערמונית לאורך חייו ולא יושפע ממנו כלל. במקרים אחרים סרטן הערמונית עשוי להיות אלים יותר ולהתנהג באופן שיצריך טיפול.
כיצד מתבטא סרטן הערמונית?
בעבר, סרטן הערמונית היה מאובחן בשלבים מתקדמים יותר והיה מתבטא לעיתים בהפרעה במתן השתן או בכאבים בעצמות. היום לעומת זאת, מצב זה נדיר מאוד ורוב סרטני הערמונית מאובחנים לפני שיש סימנים כלשהם.
כיצד מאובחן סרטן הערמונית?
האבחנה נעשית בדרך של דגימת הערמונית (ביופסיה). אולם דברים המעלים את הצורך בבירור עשויים להיות בדיקת דם חשודה (PSA), בדיקה גופנית לא תקינה (בדיקה רקטלית בה הרופא ממשש באצבע את הערמונית למציאת אזורים נוקשים) או הדמיה חשודה.
עברתי בדיקת דם PSA אצל רופא המשפחה ונאמר לי שהיא לא תקינה. מה לעשות? מה אומרת הבדיקה?
PSA או בשמה המלא Prostate Specific Antigen הנו חלבון המופרש לדם מהערמונית. רמתו משתנה במצבים שונים וביניהם - הגדלה שפירה של הערמונית, דלקת של הערמונית או השתן וגם בסרטן הערמונית.
הפענוח של הבדיקה אינו פשוט והוא כולל בחינת מספר פרמטרים על ידי הרופא כגון רמתו האבסולוטית, קצב השתנותו, תת מרכיביו, גיל המטופל וההסטוריה הרפואית ועוד. במידה ונאמר לך כי הבדיקה לא תקינה כל מה שיש לעשות הוא להגיע לבדיקה. אנא הצטייד בבדיקות קודמות במידה וישנן.
בהנחה ובפגישה עלה צורך בהמשך בירור מה יהיה השלב הבא?
במידה ובפגישה בינינו לאחר הערכה כוללת עולה צורך להמשיך בירור אשלח אותך לביצוע בדיקת mpMRI של הערמונית. בדיקה זו אינה כוללת קרינה, היא אינה פולשנית (מבוצעת ללא סליל רקטלי) ואינה כואבת.
לאחר ביצוע הבדיקה נפגש שנית, נעבור על ההדמיה ונקבל החלטה סופית לגבי הצורך בביופסיה ותכנון שלה.
אנא הצטייד בדיסק של הבדיקה ובפענוח שקיבלת מהרופא הרדיולוג.
מדוע אתה מפנה לבדיקת MRI לפני ביופסיה?
בתקופה בה אנו נמצאים בדיקת ה MRI הפכה מדוייקת מאוד ורגישותה גבוהה מאוד לגידולים בערמונית. במידה ובבדיקה ימצא אזור חשוד, אכוון אליו את מחט הביופסיה באופן יזום.
אם ניקח לדוגמה איברים אחרים, נמצא שכמעט בכולם מבוצעת הדמיה בטרם הביופסיה (ממוגרפיה מכוונת ביופסיה לשד, בדיקת CT מקדימה ביופסיה מהכליה, בדיקת US מקדימה ביופסיית כבד וכדומה). כשאנו מבצעים ביופסיה אנו זקוקים להגיע לדיוק מקסימלי, כך שאם קיימת מחלה נוכל לזהות אותה ובמידה והיא אינה קיימת נוכל להרגיע כי הכל בסדר. סריקה זו גם מאפשרת לעיתים להמנע מביופסיה מיותרת.
כיצד מבוצעת הביופסיה?
הביופסיה אותה אני מבצע נקראת ״ביופסיית ערמונית טרנספריאנלית מצומדת MRI״. בטרם הפעולה אני מייצר הולוגרמה תלת מימדית של הערמונית שלך על גבי מחשב ובה מוסמן האזור שאותו אנו צריכים לברר. הביופסיה נעשית בהרדמה בחדר הניתוח (אתה ישן למשך כרבע שעה). בזמן זה אני מצמד (מחבר) בין ההולוגרמה שיצרתי לבין תמונת האולטרהסאונד בזמן אמת (לכן המושג ״פיוז׳ן״). בעזרת מערכת ניווט אני דוגם את האזור שמצריך בירור במספר דקירות מחט העוברות דרך העור (פרינאום) שנמצא בין פי הטבעת לשק האשכים. לאחר שדגמתי את האזור אותו אנו רוצים לברר אני מבצע מיפוי של הבלוטה הכולל אזורים אחוריים וקדמיים בערמונית ליצירת טמפלייט ממפה. בתום הפעולה אתה מועבר להתאוששות, ולאחר ארוחה שתיה מתן שתן והדרכה תוכל להשתחרר הביתה.
מה ההבדל בין ביופסיה זו ל ״ביופסיה רגילה״?
ביופסיה טרנס-רקטלית ״רגילה״ מבוססת על דגימת הערמונית במרפאה דרך פי הטבעת בצורה ״עיוורת לגידול״. למרות שביופסיה זו היא הנפוצה ביותר, יש לה מספר חסרונות משמעותיים. ראשית ישנם גידולים אשר חומקים פעם אחר פעם מגילוי מאחר והביופסיה מוגבלת לגב הערמונית. שנית, מאחר והיא נלקחת מפי הטבעת ישנו סיכוי לזיהום המצריך אשפוז ב 1:200 איש. מעבר לכך, הביופסיה עשויה להיות חוויה כואבת ולא נעימה לחלק מהאנשים. לעומת זאת, ל״ביופסית מיפוי טרנס פרינאלית מצומדת MRI״ (ביופסיית פיוז׳ן) ישנם מספר יתרונות. ראשית, מחט הביופסיה עוברת דרך העור (ולא דרך פי הטבעת) ולכן שכיחות הזיהומים יורדת ל 1:2000. שנית, בשל זווית כניסת המחט ניתן להגיע לכל אזורי הערמונית ולדגום את כולה (למשל הערמונית הקדמית). והחשוב מכל, בשל העובדה שהיא מצומדת ל MRI עולה סיכוי הבדיקה לאבחן סרטן משמעותי. הביופסיה מבוצעת תחת הרדמה כללית קצרה ובכך נחסכים מהמטופל כאב ואי נעימות. לבסוף, בשל המיפוי המדוייק שנעשה בביופסיה מתקבלת בסופה תמונה מלאה של הערמונית ובמידה ומתגלים גידולים, מזוהה מיקומם המדוייק. דבר זה מאפשר במידה וצריך טיפול, לבחון אפשרות של טיפול פוקאלי (מקומי) או במידה ויש צורך בניתוח לכריתה רדיקלית, לתכנן ניתוח ברמת דיוק גבוהה בה ניתן לדעת באילו אזורים להזהר יותר ולקחת שולי בטחון ובאילו אזורים ניתן להתקרב לערמונית ולשמר מבנים החשובים לתפקוד המיני ולשליטה על השתן.
מהי ההכשרה אותה עברת לביצוע הבדיקה ולמה לעבור אותה אצלך?
לאחר סיום ההתמחות בכירורגיה אורולוגית בביה״ח הדסה (2015), ביצעתי התמחות-על (Fellowship) בכירורגיה רובוטית וזעיר פולשנית בבית החולים St. Vincent's Hospital בסידני, אוסטרליה (2017), תחת השגחתו של Prof. Phillip Stricker שהנו אחד מאבות ומפתחי השיטה בעולם בשנות ה 90. למרכז זה יש נסיון של אלפי בדיקות כאלו והוא נחשב למרכז מצויינות בתחום. במהלך ההכשרה למדתי לבצע את הבדיקה ברמה הקפדנית ביותר ולהתמודד עם מקרי קצה סבוכים והגעה לדיוק מקסימלי ואף השתתפתי בסדנאות להדרכת רופאים אוסטרלים אחרים בביצועה. לאחר שובי לארץ בשנת 2018 התחלתי לעסוק בתחום זה, שהיה חדשני מאוד. קידמתי בארץ את הנושא של הצורך ב MRI לפני ביופסיה והייתי מהחלוצים בתחום ביופסיות אלו בישראל. בעשור האחרון בצעתי מעל 2000 ביופסיות פיוז׳ן, במספר מערכות שונות ובמספר רב של מרכזים רפואיים בארץ, באוסטרליה ובבריטניה. הדרך בה אני מבצע את הפעולה ממפה את הערמונית בצורה קפדנית כך שבמידה ויהיה צורך בטיפול נדע את גבולות הגידול בצורה מדוייקת ברמת התשובה הפתולוגית (לא רק ברמת ה MRI). הטכניקה שבה אני משתמש מאפשרים לי לדיוק רב מאוד גם בגידולים שגודלם מילימטרים בודדים. בניגוד למחשבה שביופסיה היא החדרת מחט פשוטה ודגימת אזור, בפועל ביופסיה דומה ליריית צלף. היא דורת מיומנות רבה בבניית ההולוגרמה וצימודה לתמונת האולטרהסאונד, כיוונו מדוייק למטרה והגעה אל המטרה תוך לקיחה בחשבון של משתנים רבים במרחב. נסיון וידע בלקיחת ביופסיה מעלה את הסיכוי לאבחון מהימן (ביופסיה לא מדוייקת יכולה להביא לכך שמקבךים תוצאה שגויה בה אין ממצא בעוד שהוא קיים). חווית המטופל הנה טובה מאוד, הן מבחינת היחס האישי, הן מבחינת תנאי הבדיקה והן הליווי שאחריה. הנסיון הרב בביופסיות אלו וההבנה העמוקה של המבנה הרב מימדי של הביופסיה הביאו אותי להצטרפות לצוות חדשנות שמפתח כעת טכנולוגיות עתידניות למכשור חדש אשר יבצע מהפיכה עולמית בתחום אבחון סרטן הערמונית.

בתמונה זו מודגמת סריקת MRI בזמן תהליך הביופסיה. בירוק מוקפת הערמונית ובאדום אזור גידולי קדמי שאובחן בסריקה. אזור זה לא ניתן לדגימה בביופסיה ״טרנס רקטלית״ רגילה.

בתמונה זו מודגמת סריקת MRI בזמן תהליך הביופסיה. בירוק מוקפת הערמונית ובאדום אזור גידולי בערמונית שאובחן בסריקת ה MRI בטרם הביופסיה ומאפשר לי למקד את המחט ישירות לאזור החשוד. בביופסיה ״עיוורת״ הגידול הוחמץ פעם אחר פעם.
מימין, כניסה דרך פי הטבעת בביופסיה רגילה. ניתן לדגום את גב הערמונית בלבד והסיכוי לזיהום המצריך אשפוז הנו 1:200. משמאל הכניסה בביופסיית פיוז׳ן טרנספרינאלית (מהפרינאום, העור שמאחורי שק האשכים). ניתן להגיע לכל אזורי הערמונית והסיכוי לזיהום נדיר מאוד (1:2000 איש).

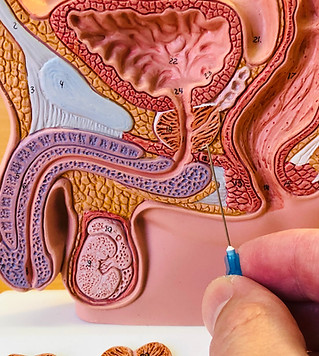


תהליך הצימוד בעת הביופסיה:
בטרם הביופסיה מסומנת על גבי סריקת ה MRI הערמונית ואזורים חשודים אותם נרצה לדגום (מימין). בעת הפעולה, המחשב של מערכת Bio-Jet מצמד את סריקת ה MRI לסריקת האולטרהסאונד שמבוצעת בזמן אמת לכיוון המחט (שמאל). בכך מתאפשרת דגימת האזורים החשודים.


בתמונות הבאות מודגמת קפדנות בדיקת הביופסיה בגישה הייחודית שלנו. המרחק האמיתי בין שלושת האזורים הצבעוניים הוא זעיר. מילמטרי. בתמונה מימין האזור לפני דגימתו ומשמאל לאחר דגימה מדויקת כ״יריית צלף״ לכל אחד מהאזורים הצבעוניים בכדי לקבל את התמונה המדויקת ביותר של גבולות הגידול למידה ויהיה צורך לטפל בו. הפגיעות מודגמות כנקודות לבנות בתוך האזור הצבעוני. מיפוי מדויק שכזה דורש נסיון רב וטכניקה ייחודית.