מהו גידול בכליה?
סרטן הכליה מהווה כ 2-3% מכלל מקרי הסרטן בעולם ונפוץ בעיקר בעולם המערבי. המחלה נפוצה יותר בגברים (1.5/1) ומתבטאת לרוב בגילאי 60-70 (אך יכולה להתבטא בכל גיל). ישנם גידולי כליה אשר הנם ממאירים וישנם גידולים שפירים.
כיצד מתבטא סרטן הכליה?
בעידן המודרני רוב גידולי הכליה מתגלים ״במקרה״, כלומר כאשר מבוצע בירור לדבר מה אחר, מבוצעת הדמיה ולפתע מתגלה ממצא בכליה. (לדוגמה בירור לכאב גב אשר כולל בדיקת CT וללא קשר לכאב מדווח בו על ממצא בכליה). גידולים אלו לרוב מזוהים בשלב מוקדם יותר. הסימנים ה״קלאסיים״ של כאב מותני, או דם בשתן הנם נפוצים פחות ויש להם סיבות רבות מלבד זו. מקרים נדירים בהם סרטן הכליה התקדם מאוד והתפשט יכולים להתבטא במגוון סימנים הקשורים לאזור התפשטותו.
כיצד מאבחנים את ממצא בכליה?
במידה וישנו חשד כי קיים ממצא כלייתי לרוב נמליץ למטופל על ביצוע בדיקת CT עם חומר ניגוד או בדיקת MRI. בדיקות אלו נותנות לנו מידע רב על מיקום הממצא, גודלו ואספקת הדם אליו. ביופסיה נלקחת מהכליה לעיתים נדירות בלבד.
זיהו אצלי באולטרהסאונד ״ציסטה״ בכליה. האם זה גידול?
״ציסטה פשוטה״ כליתית הנה ממצא נפוץ ושפיר אשר ניתן למצוא אצל רבים מעל גיל 50 ולרוב אינו מצריך טיפול. עם זאת ישנן ציסטות ״מורכבות״ אשר בהן יש לעיתים צורך לטפל מאחר והן עשויות להכיל מרכיבים סרטניים.
כיצד מטפלים בממצא כלייתי?
אופן הטיפול בממצא בכליה תלוי במרכיבים של הממצא (למשל גודלו, מיקומו בכליה, האם הוא בודד או האם ישנם ממצאים נוספים) ונתוני המטופל (גיל, מצב בריאותי, קיום שתי כליות או כליה בודדת, האם עבר המטופל טיפולים בכליה, תפקוד הכליות ועוד). לאחר שנבצע הערכה כוללת נציע לך את האפשרויות ונבחר יחד את האפשרות המתאימה ביותר במסגרת הקווים המנחים של הטיפול.
אילו סוגי טיפולים קיימים לממצא כלייתי?
ישנו מגוון רחב של טיפולים המותאמים לנתוני נממצא ולנתוני המטופל כגון: השגחה ומעקב, כריתה חלקית של הממצא, כריתה מלאה של הכליה, כריתת הכליה והשופכן, אבלציה (צריבה) של הממצא דרך העור (גלי רדיו או אנרגייה תרמית), אבלציה לפרוסקופית ועוד.
מדוע כשמבצעים כריתה של הממצא לעיתים מבצעים כריתה חלקית ולעיתים כריתה מלאה של הכליה?
במידה והגידול מתאים בסוגו, גודלו ומיקומו לכריתה חלקית נעדיף לבצע כריתה זו בדרך כלל שכן כך משמרים חלקית את תפקודה של אותה הכליה. לעיתים סוג הגידול, גודלו ומיקומו אינם מאפשרים כריתה חלקית ואנו נבצע כריתה מלאה של הכליה.
מה ההשלכות של כריתת כליה?
במידה והכליה השניה הנה תקינה, ניתן לחיות חיים תקינים עם כליה בודדת. עם זאת יש לזכור כי לאחר כריתת כליה הצורך בשמירת בריאות הכליה הנותרת עולה. עקרונות כגון איזון לחץ הדם ושמירה על רמות סוכר תקינות הנם חשובים ולאחר הניתוח תופנה להתייעצות עם נפרולוג (רופא פנימאי מומחה בתחום הכליה) כדי לקבל הנחיות בתחומים אלו. במידה והתפקוד הכלייתי ירוד (עקב מחלות רקע) או במידה ותפקוד הכליות אינו סימטרי (הכליה הנכרתת הנה הדומיננטית), עשוי הניתוח להחמיר את התפקוד הכלייתי בכללותו. דברים אלו ידויינו במהלך הפגישה במרפאה.
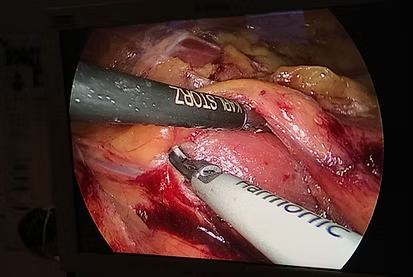
כיצד מבוצעת כריתת כליה?
ישנן מספר גישות ניתוחיות ביניהן כריתה פתוחה (בעזרת חתך מותני), גישה לפרוסקופית פשוטה (בעזרת מספר חורים זעירים על הבטן והפעלה ידנית של הכלים) וגישה רובוטית (דומה לגישה הלפרוסקופית אך נעזרת ברובוט).
מהי הגישה הלפרוסקופית הפשוטה?
בגישה זו מבוצעים בין 4 ל 5 חתכים זעירים על הבטן (גודלם נע בין 5 ל 12 מ״מ) ודרכם מוכנסים כלים זעירים ומצלמה זעירה. במהלך הניתוח נחשפת הכליה ונכרתת. בתום הניתוח מורחב אחד החורים מעט על מנת לחלץ את הכליה שנכרתה מן הגוף (מספר סנטימטרים). במהלך הניתוח מוכנס קטטר שתן דרך השופכה ומעוגן בשלפוחית השתן על ידי בלונית. בנוסף בתום הניתוח נשאיר נקז (צינורית דקה שקופה המחוברת לכדור שקוף) מדופן הבטן.
מה עלי לעשות בטרם הניתוח?
בשל העובדה שהניתוח מבוצע בהרדמה כללית, אבקש כי תמנעו ממזון או שתיה כ 8 שעות בטרם הניתוח.
יש להפסיק מדללי דם בטרם הניתוח (אספירין ופלביקס יש להפסיק שבוע בטרם הניתוח). יש לזכור כי הפסקת מדללי דם תעשה רק על ידי הרופא אשר התווה אותם מלכתחילה (למשל רופא משפחה או קרדיולוג).
מה קורה לאחר הניתוח?
מיד בתום הניתוח תועברו ליחידת ההתאוששות ומשם למחלקה. ביום שלמחרת הניתוח תוכלו לאכול, לשתות ולהתהלך. את קטטר השתן והנקז נוציא ביום שלמחרת הניתוח. מאחר והניתוח נעשה דרך מספר חורים קטנים ניתן לחזור לפעילות באופן מהיר יחסית. שחרור הביתה מתאפשר כעבור שלושה ימים מהניתוח, אך משתנה מאדם לאדם. כשבועיים לאחר השחרור נפגש לביקורת במרפאה כדי לדון בתוצאות הפתולוגיות וכן בתכנית המעקב בהמשך. ניתן לחזור לתפקוד מלא כשבוע לאחר הניתוח.